
Anatomie
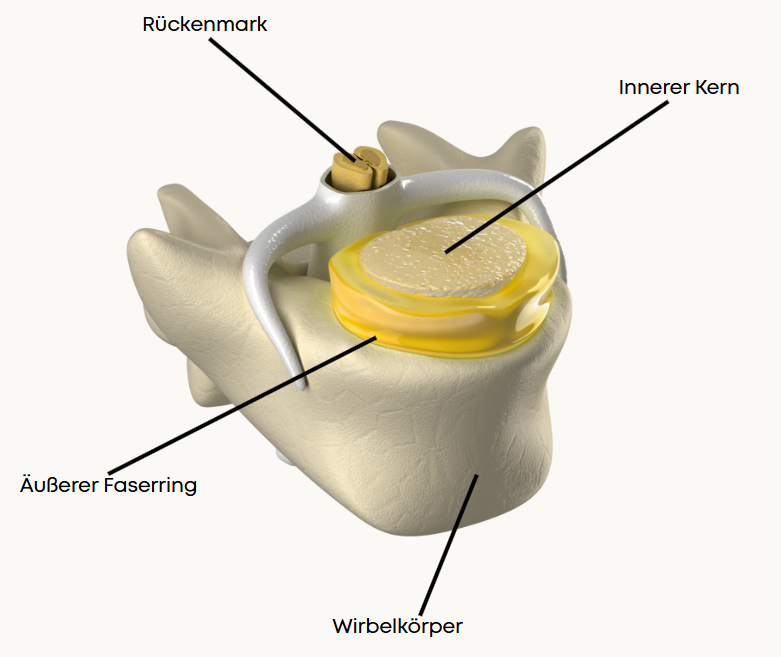
Unsere Wirbelsäule besteht aus 24 beweglichen Wirbeln, die durch die Bandscheiben miteinander verbunden sind. Unsere Bandscheiben werden dabei von Hals- zu Lendenwirbelsäule dicker, um den steigenden Kompressionskräften nach unten hin standzuhalten. Ihre Funktion als Stoßdämpferist im Aufbau der Bandscheibe bedingt.
Jede Bandscheibe besteht aus einem äußeren Faserring (Anulus Fibrosus) und einem inneren Kern (Nucleus Pulposus).
Formen
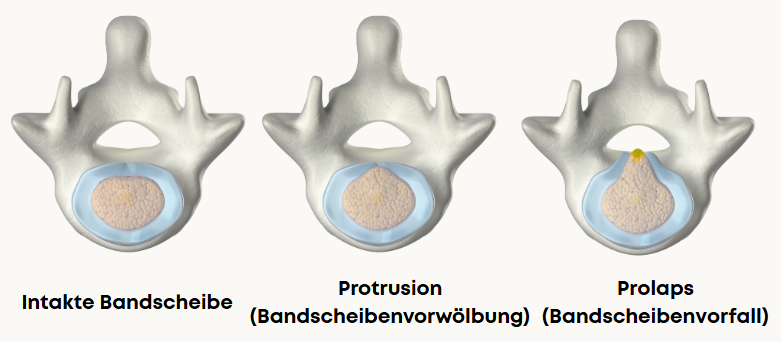
Man unterscheidet zwei, respektive drei Formen eines Bandscheibenvorfalls:
- Protrusion ⟶ Bandscheibenvorwölbung
Der äußere Faserring ist noch intakt, es tritt kein Bandscheibenmaterial aus dem Inneren heraus - Prolaps ⟶ Bandscheibenvorfall
Bandscheibenmaterial tritt durch einen Riss im Faserring aus dem Inneren teilweise aus - Sequester ⟶ Gewebe des Bandscheibenkerns hat sich gelöst und liegt frei im Wirbelkanal
Ursachen & Entstehung
Art und Lokalisation der Symptome variieren je nachdem ob Hals-, Brust- oder Lendenwirbelsäule betroffen sind. Wichtig zu wissen ist jedoch, dass das Ausmaß eines Bandscheibenvorfalls nicht direkt mit dem Schmerzausmaß korreliert. Starke Schmerzen müssen nicht mit einem “großen” Vorfall zusammenhängen und umgekehrt.
Allgemeine Symptome:
- Schmerzen mit Ausstrahlung in Arm oder Bein
- Kribbeln oder Taubheitsgefühl
- Muskelschwäche
- Bewegungseinschränkungen
⟶ Hintergrund dabei ist die Sensibilisierung des entsprechenden Spinalnervs. Im Rahmen eines Bandscheibenvorfalls kann der Nerv, der den Spinalkanal verlässt auf Höhe des Vorfalls irritiert werden. In diesem Rahmen treten Schmerzen im Bereich des Versorgungsgebiets des Nerven auf, sowie Schwäche in den Muskeln, die der Nerv versorgt.
Kommen Symptome wie Lähmungserscheinungen oder Verlust der Kontrolle über Blasen- und Darmfunktion mit Inkontinenz auf ist sofort ärztliche Intervention nötig.
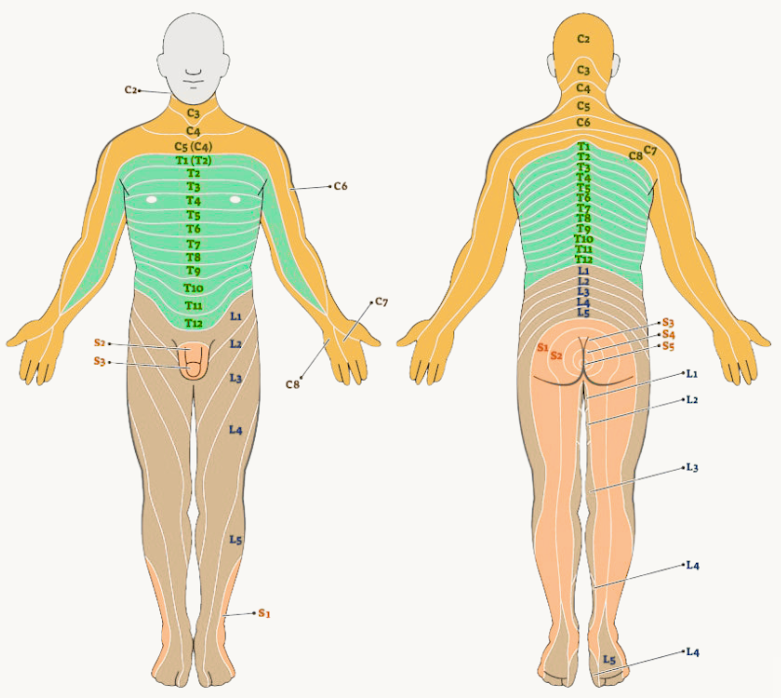
Kommt es zu Ausstrahlungen in Arme oder Beine, so sind diese immer an ein entsprechendes Versorgungsgebiet (Dermatom) des betroffenen sensiblen Nervenstrangs geknüpft. Beispiele:
L4/L5 ⟶ Gesäß, Beinrückseite, Außenseite Unterschenkel über Fußrücken bis Großzehe
L5/S1 ⟶ Gesäß, Beinrückseite, Fußaußenseite bis kleine Zehe
C6/C7 ⟶ Nacken, Schulterblatt, Armrückseite, Zeige- und Mittelfinger
Allgemein:
HWS-Vorfälle ⟶ strahlen Richtung Arm
BWS-Vorfälle ⟶ strahlen gürtelförmig um Brustkorb
LWS-Vorfälle ⟶ strahlen in Richtung Bein
Symptome
Art und Lokalisation der Symptome variieren je nachdem ob Hals-, Brust- oder Lendenwirbelsäule betroffen sind. Wichtig zu wissen ist jedoch, dass das Ausmaß eines Bandscheibenvorfalls nicht direkt mit dem Schmerzausmaß korreliert. Starke Schmerzen müssen nicht mit einem “großen” Vorfall zusammenhängen und umgekehrt.
Allgemeine Symptome:
- Schmerzen mit Ausstrahlung in Arm oder Bein
- Kribbeln oder Taubheitsgefühl
- Muskelschwäche
- Bewegungseinschränkungen
⟶ Hintergrund dabei ist die Sensibilisierung des entsprechenden Spinalnervs. Im Rahmen eines Bandscheibenvorfalls kann der Nerv, der den Spinalkanal verlässt auf Höhe des Vorfalls irritiert werden. In diesem Rahmen treten Schmerzen im Bereich des Versorgungsgebiets des Nerven auf, sowie Schwäche in den Muskeln, die der Nerv versorgt.
Kommen Symptome wie Lähmungserscheinungen oder Verlust der Kontrolle über Blasen- und Darmfunktion mit Inkontinenz auf ist sofort ärztliche Intervention nötig.
Kommt es zu Ausstrahlungen in Arme oder Beine, so sind diese immer an ein entsprechendes Versorgungsgebiet (Dermatom) des betroffenen sensiblen Nervenstrangs geknüpft. Beispiele:
L4/L5 ⟶ Gesäß, Beinrückseite, Außenseite Unterschenkel über Fußrücken bis Großzehe
L5/S1 ⟶ Gesäß, Beinrückseite, Fußaußenseite bis kleine Zehe
C6/C7 ⟶ Nacken, Schulterblatt, Armrückseite, Zeige- und Mittelfinger

Allgemein:
HWS-Vorfälle ⟶ strahlen Richtung Arm
BWS-Vorfälle ⟶ strahlen gürtelförmig um Brustkorb
LWS-Vorfälle ⟶ strahlen in Richtung Bein
Diagnostik
Zunächst steht die Befragung bezüglich Beschwerden sowie die körperliche Untersuchung im Vordergrund. Ob eine Bildgebung notwendig wird entscheidet ihr Arzt/Ärztin basierend auf der vorangegangenen Untersuchung.
- Anamnese ⟶ Befragung über Ort und Art des Schmerzes (typischerweise stechend, brennend), Kribbeln, Muskelschwäche
- Klinische Untersuchung ⟶ Testung von Reflexen, Muskelkraft und Sensibilität
- Bildgebung ⟶ MRT als Goldstandard zur Darstellung eines Vorfalls und möglicher Nervenkompression⟶ Achtung: Ein MRT ist immer eine statische Momentaufnahme. Ein MRT sollte immer als Hilfe zur Diagnosestellung, nie aber als unfehlbar eingestuft werden. Im Stehen oder beim Gehen unter Aktivierung der Muskulatur kann sich eine ganz andere Situation ergeben, als noch im MRT gezeigt. Dieses Phänomen ist einer von mehreren Gründen, warum es Menschen mit starken Rückenschmerzen aber ohne erkennbaren Vorfall gibt, und umgekehrt.
Wissen für Patient/in
- Bandscheibenvorfälle sind häufig ⟶ Oftmals treten sogar Vorfälle als Zufallsbefund auf, und haben nie Probleme verursacht
- In aller Regel ist eine konservative Therapie ausreichend ⟶ OP heute nur noch bei Lähmungen/Inkontinzenz und subjektiv nicht auszuhaltenden Schmerzen
- Bandscheiben können sich regenerieren ⟶ Je größer ein Bandscheibenvorfall, desto eher wird selbiger von unserem Körper enzymatisch abgebaut
- Meist werden die Symptome binnen 8 Wochen bereits deutlich weniger
- Rückenschmerzen bedeuten nicht automatisch, dass ich einen Bandscheibenvorfall habe ⟶ 90% sind idiopathisch, sprich ohne erkennbaren Grund
- Angepasste Bewegung im schmerzarmen Bereich ist essenziell ⟶ Bettruhe wird heutzutage nicht mehr verordnet. Ziel ist es, die Belastbarkeit der Bandscheibe zu fördern. das geht nur mit Bewegung
Mythen & Irrtümer
❌“Ich darf mich nicht bewegen, das schadet meiner Bandscheibe” ⟶ Falsch. Angepasste Bewegung ist hilfreich für die Schmerzverarbeitung, Heilung, Belastbarkeit und Stabilität
❌ “Das muss operiert werden” ⟶ Über 90% der Fälle lassen sich konservativ behandeln, auch wenn Geduld gefragt sein kann.
❌ “Meine Bandscheibe ist geplatzt” ⟶ Dieser Mythos hält sich hartnäckig. Allerdings lässt er sich mit Bezug zur Anatomie leicht entkräften. Unsere Bandscheiben sind eher mit einem Kaugummi zu vergleichen was ihre Beschaffenheit angeht, nicht mit einem Ballon. Auch ein verrutschen ist durch die feste Verbindung zu Deckplatte der Wirbel sowie bandhafte Verbindungen nicht möglich
Ärztliche Therpie
Nach der Diagnosestellung folgt meist eine Schmerzmedikation. In diesem Fall erscheint eine Schmerzmittelgabe besonders in der Akutphase sinnvoll, um die Entstehung eines “Schmerzgedächtnis” zu vermeiden. Auch Injektionen können zum Einsatz kommen.
Unser Therapieansatz
Zunächst ist uns Aufklärung wichtig. Zu wissen, dass mein Bandscheibenvorfall in der Regel nicht operiert werden muss, und was ich tun kann (Übungsprogramm) um wieder schmerzfrei zu werden beruhigt viele Patienten ungemein. Oftmals führen Angst und Ungewissheit im Vorfeld zu einer Schmerzverstärkung die wir Ihnen mit diesem Artikel und bei Ihrem ersten Besuch gerne nehmen möchten.
Auch wir führen nochmal ein Anamnesegespräch sowie eine Funktionsuntersuchung durch, um genauere Infos über die aktuelle Problemstellung zu bekommen, aber auch um zu erfahren welche weiteren Faktoren eine Rolle bei Ihren Rückenschmerzen spielen könnten. Neben der Therapie an der Behandlungsbank ist bei einem Bandscheibenvorfall Bewegung essenziell. Wir versuchen also im Behandlungsraum den Körper “vorzubereiten” auf Aktivität. Eine Massage oder Manuelle Therapie dient in diesem Kontext eher als Grundlage für die spätere Therapie.

Mit Eigenübungen oder Training an unseren Geräten im schmerzfreien/schmerzarmen Bereich steigern wir nach und nach die Belastbarkeit Ihres Rückens um gemeinsam Ihre Schmerzfreiheit zurück zu gewinnen. Um dieses Ziel zu erreichen ist das übliche 6er-KG Rezept in aller Regel nicht genug. Um auch hier dennoch langfristig weiterhelfen zu können, dürfen unsere Patienten bei ihrem ersten KG-Rezept 30 Tage kostenfrei an unseren Computergestützten Geräten trainieren.
Um die Belastbarkeit nach der Therapie weiterhin hochzuhalten empfehlen wir zudem die allgemeine Aktivität zu erhöhen (z.B. 10.000 Schritte pro Tag) und möglichst zumindest 2x pro Woche Krafttraining einzubauen.
Fazit
Die meisten Menschen werden ohne Operation wieder beschwerdefrei. Bewegung, Wissen und gezielte Therapie sind die besten Begleiter auf dem Weg zur Heilung. Um optimale Therapieergebnisse zu erzielen ist die Zusammenarbeit zwischen Patient und Therapeut entscheidend. Wir möchten Sie ermutigen zum aktiven Therapieansatz, da dieser aus unserer Erfahrung unserer Überzeugung und der Erfahrung unserer Patienten zu den besten Ergebnissen für Sie führt. Unsere Therapeuten begleiten Sie und stehen jederzeit mit den passenden Ratschlägen an Ihrer Seite. Der Schlüssel liegt in Ihrer aktiven Mitarbeit für die eigene Gesundheit!
1. Yun, S., Kim, J. H., Cho, J., et al. (2018). Vertebral numeric variation: Comparison to counting in a cranial-to-caudal manner. Spine, 43(21), E1261–E1267. https://pmc.ncbi.nlm.nih.gov/articles/PMC6201970/
2. Waxenbaum, J. A., Reddy, V., & Williams, C. (2023). Anatomy, Back, Intervertebral Discs. StatPearls. https://www.ncbi.nlm.nih.gov/books/NBK470583/
3. Raj, P. P. (2008). Intervertebral disc: Anatomy–physiology–pathophysiology–treatment. Pain Practice, 8(1), 18–44. https://pubmed.ncbi.nlm.nih.gov/18211591/
4. Urban, J. P. G. (2004). Nutrition of the intervertebral disc. Spine, 29(23), 2700–2709. https://europepmc.org/article/MED/15564919
5. De Geer, C. M. (2018). Intervertebral disk nutrients and transport mechanisms in relation to disc degeneration. Spine Surgery and Related Research, 2(1), 11–19. https://pmc.ncbi.nlm.nih.gov/articles/PMC6112070/
6. Chan, S. C. W., Ferguson, S. J., & Gantenbein-Ritter, B. (2011). The effects of dynamic loading on the intervertebral disc. European Spine Journal, 20(11), 1796–1812. https://pmc.ncbi.nlm.nih.gov/articles/PMC3207351/
7. Longo, G., & Denaro, V. (2005). Morphologic comparison of cervical, thoracic, and lumbar endplates and discs. Clinical Anatomy, 18(4), 265–271. https://pmc.ncbi.nlm.nih.gov/articles/PMC2276588/
8. Fardon, D. F., Williams, A. L., Dohring, E. J., et al. (2014). Lumbar disc nomenclature: Version 2.0. The Spine Journal, 14(11), 2525–2545. https://www.thespinejournalonline.com/article/S1529-9430(14)00409-4/fulltext
9. Radiopaedia. (2024). Disc extrusion (Ref.-Artikel). https://radiopaedia.org/articles/disc-extrusion
10. The Radiology Assistant. (2017). Lumbar disc nomenclature 2.0. https://radiologyassistant.nl/neuroradiology/spine/lumbar-disc-nomenclature-2-0
11. Stokes, I. A. F., Iatridis, J. C. (2004). Mechanical conditions that accelerate intervertebral disc degeneration. Spine Journal, 4(2), 190–198. https://pmc.ncbi.nlm.nih.gov/articles/PMC7173624/
12. Zhou, T., Wang, X., & Lin, I. (2024). Recent clinical practice guidelines for the management of low back pain: A review. BMC Musculoskeletal Disorders, 25, 146. https://pmc.ncbi.nlm.nih.gov/articles/PMC11061926/
13. Kang, K. C., Lee, C. S., et al. (2020). Cervical radiculopathy—characteristics & differential diagnosis. Asian Spine Journal, 14(6), 921–930. https://pmc.ncbi.nlm.nih.gov/articles/PMC7788378/
14. Alexander, C. E., & Varacallo, M. (2024). Lumbosacral Radiculopathy. StatPearls. https://www.ncbi.nlm.nih.gov/books/NBK430837/
15. Jensen, M. C., et al. (1994). MRI of the lumbar spine in people without back pain. NEJM, 331(2), 69–73. https://www.nejm.org/doi/full/10.1056/NEJM199407143310201
16. Brinjikji, W., et al. (2015). Imaging features of spinal degeneration in asymptomatic populations: Systematic review. AJNR, 36(4), 811–816. https://pmc.ncbi.nlm.nih.gov/articles/PMC4464797/
17. Hutchins, T. A., et al. (2021). ACR Appropriateness Criteria®: Low back pain (Update). Journal of the American College of Radiology, 18(11S), S361–S379. Volltext-Info: https://www.sciencedirect.com/science/article/pii/S1546144021007018
18. Kreiner, D. S., et al. (2012). Diagnosis and Treatment of Lumbar Disc Herniation with Radiculopathy (NASS-Guideline). https://www.spine.org/documents/researchclinicalcare/guidelines/lumbardischerniation.pdf
19. Yaman, O., et al. (2024). The role of conservative treatment in lumbar disc herniations (WFNS Spine Committee recommendations). Journal of Spine Surgery, 10(1), 1–12. https://pmc.ncbi.nlm.nih.gov/articles/PMC10882128/
20. Rashed, S., et al. (2023). Predictive factors for spontaneous regression of lumbar disc herniation: Systematic review. Journal of Neurosurgery: Spine, 39(4), 471–485. https://thejns.org/spine/view/journals/j-neurosurg-spine/39/4/article-p471.xml
21. Chiu, C.-C., et al. (2015). The probability of spontaneous regression of LDH. Pain Physician, 18(6), 603–612. https://pubmed.ncbi.nlm.nih.gov/25009200/
22. Zhou, T., et al. (2024). Recent clinical practice guidelines … BMC Musculoskeletal Disorders, 25, 146. https://bmcmusculoskeletdisord.biomedcentral.com/articles/10.1186/s12891-024-07468-0
23. WHO. (2023). Low back pain – Fact sheet. https://www.who.int/news-room/fact-sheets/detail/low-back-pain
24. Peul, W. C., et al. (2007). Surgery vs. prolonged conservative care for sciatica. NEJM, 356(22), 2245–2256. https://www.nejm.org/doi/full/10.1056/NEJMoa064039
25. See, Q. Y., et al. (2021). Acute low back pain: Diagnosis and management. Singapore Medical Journal, 62(10), 513–520. https://pmc.ncbi.nlm.nih.gov/articles/PMC8801838/
26. Jensen, M. C., et al. (1994). (s. Nr. 15) – Häufige asymptomatische Befunde. https://www.nejm.org/doi/full/10.1056/NEJM199407143310201
27. Yaman, O., et al. (2024). (s. Nr. 19) – konservatives Vorgehen, Medikamentenoptionen. https://pmc.ncbi.nlm.nih.gov/articles/PMC10882128/
28. Lee, J. J., et al. (2025). Evidence-based CPGs for LDH mit Radikulopathie. Neurospine, 22(2), 123–164. https://pmc.ncbi.nlm.nih.gov/articles/PMC12242740/
29. NICE. (2016, aktual.). Low back pain and sciatica in over 16s (NG59). https://www.nice.org.uk/guidance/ng59(Assessment, Red Flags, Management.)
30. Rider, L. S., et al. (2023). Cauda Equina and Conus Medullaris Syndromes. StatPearls. https://www.ncbi.nlm.nih.gov/books/NBK537200/
31. Awadalla, A. M., et al. (2023). Management of lumbar disc herniation: Systematic review. Cureus, 15(10), e. https://pmc.ncbi.nlm.nih.gov/articles/PMC10683841/
32. Zhou, T., et al. (2024). (s. Nr. 12/22) – https://pmc.ncbi.nlm.nih.gov/articles/PMC11061926/






