
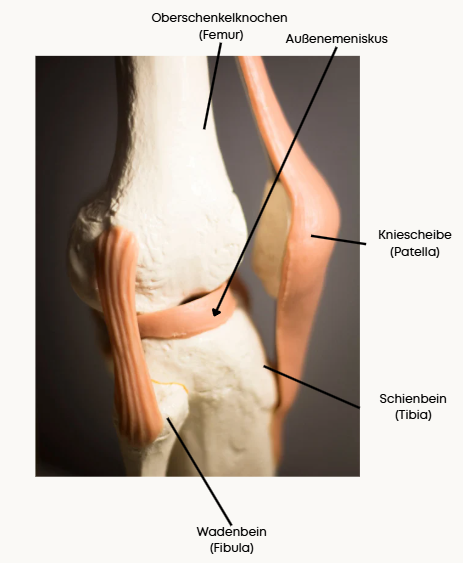
Anatomie
Der Meniskus ist ein halbmondförmiger elastischer Knorpel im Kniegelenk. Pro Knie gibt es zwei Menisken:
- Innenmeniskus ⟶ liegt auf der Knieinnenseite
- Außenmeniskus ⟶ liegt auf der Knieaußenseite
Der Innenmeniskus ist dabei mit Innenband und Gelenkkapsel verwachsen, weshalb hier oftmals kombinierte Verletzungen vorkommen. Man spricht von der sogenannten “Unhappy Triad” (Riss von vorderem Kreuzband, Innenband und Innenmeniskus). Der Außenmeniskus weist diese topografischen Besonderheiten nicht auf, und ist seltener von Verletzungen betroffen.
Neben ihrer Stoßdämpferfunktion ist es Aufgabe unserer Menisken die Kraftübertragung zwischen Oberschenkel (Femur) und Schienbein (Tibia) zu ermöglichen.
Formen
Je nach exaktem Unfallhergang oder Umständen kommt es zu unterschiedlichen Arten von Meniskusrissen. Dazu zählen:
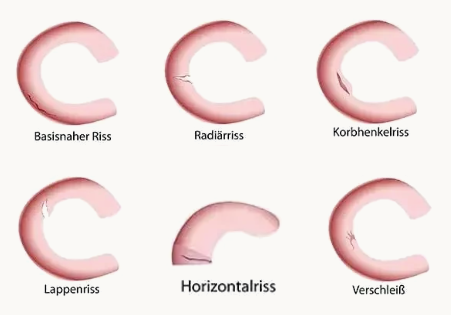
Durchblutungsbedingt ist die Heilung bei Rissen im äußeren Meniskusbereich besser, als bei “basisnahen” Rissen
Ursachen & Entstehung
Diagnostik
Zunächst steht die konservative Diagnostik im Vordergrund.
- Anamnese ⟶ Unfallhergang, Schmerzen, Blockierungsgefühl beim Bewegen, Schwellung
- Klinische Tests ⟶ z.B. Apley-Test oder Thessaly-Test⟶ Die Tests dienen als “Provokationstests”. Schmerzen im Testverlauf deuten je nach Test auf eine Verletzung des Innen- oder Außenmeniskus hin.
- Deuten Befragung und Tests auf einen Meniskusriss hin folgt in der Regel die bildgebende Diagnostik:
- MRT ⟶ Goldstandard zur Darstellung von Lokalisation und Art des Risses
- Röntgen ⟶ Bei Bedarf zum Ausschluss von knöchernen Ursachen
Saugen wir einen Badeschwamm regelmäßig voll mit Wasser (Zug) und pressen ihn danach aus (Druck), so bleibt er über Monate hinweg “weich” und gut nutzbar. Haben wir den Schwamm aber lange Zeit ohne Wasser liegen lassen wird er nach und nach poröser.
Unsere Bandscheibe ist zum Glück deutlich widerstandsfähiger als ein Badeschwamm, aber Sie verstehen sicher das Prinzip.
Wissen für Patient/in
- Ein Meniskusriss muss nicht immer operiert werden – viele Fälle lassen sich konservativ versorgen
- Schmerz ist kein direkter Indikator für Gewebeschaden. Auch starke Schmerzen müssen nicht direkt mit dem Ausmaß eines Risses korrelieren
- Es kann zu “Einklemmungsphänomenen” kommen. Dabei bildet sich eine “Gelenkmaus”, sprich ein Teil des Meniskus der sich durch den Riss “umklappt” oder löst und im Gelenk bei Bewegung einklemmen kann
Mythen & Irrtümer
“Ohne OP wird das nichts mehr” ⟶ Insbesondere degenerativ bedingte Risse können im Rahmen einer aktiven Therapie mit Belastungssteuerung und Training behandelt werden.
“Nach meiner Meniskus-OP ist das Problem gelöst” ⟶ Leider nicht, auch nach einer OP ist die Belastbarkeit des Knies nicht direkt wieder hergestellt. Physiotherapie zur Abschwellung und Förderung von Kraft, Koordination und Beweglichkeit ist indiziert.
“Ich darf das Knie nicht mehr belasten” ⟶ Im Gegenteil, dosierte Belastung unterstützt die umliegenden Strukturen bei der Stabilisierung des Knies und fördert die Nährstoffversorgung des Meniskus.
Ärztliche Therpie
Nach Untersuchung und Diagnosestellung wird der behandelnde Arzt/Ärztin unter Abwägung von Alter, Anforderung und Rissform festlegen, ob eine konservative Therapie in Frage kommt, oder ob eine OP nötig ist.
- Konservative Therapie ⟶ stabile, degenerative Risse
⟶ Zum Einsatz kommen: Schmerztherapie, Physiotherapie, ggf. Kortison
- Operative Versorgung ⟶ große- oder instabile Risse, Blockade
⟶ In der Regel wird der Meniskus im Rahmen einer minimalinvasiven Arthroskopie (Gelenkspiegelung) geglättet oder genäht. Alternativ stehen eine Teilresektion oder Meniskusersatz im Raum. Dieser kommt allerdings selten zum Einsatz.
Unser Therapieansatz
Wir teilen die Behandlung eines Meniskusriss in Phasen ein:
- Akutphase⟶ Entzündungsreduktion und Schwellungsabbau sowie schmerzarme Bewegung stehen im Vordergrund
- Aufbauphase ⟶ Kräftigung der knieumgebenden Muskulatur, Koordination und gezielte Bewegungsschulung
- Alltagstransfer ⟶ Übertragung auf Alltagsaktivitäten um Knie und Kopf (mental) auf die Anforderungen im Alltag vorzubereiten
Unser Ziel ist es immer, Belastbarkeit und damit Aktivität zu steigern. Nur auf diesem Weg ist nach einem Meniskusriss dennoch ein stabiles und leistungsstarkes Knie zu erreichen.
Fazit
Meniskusriss ≠ Meniskusriss. Die meisten Patienten profitieren von einer konservativen Therapie. Selbst wenn doch eine OP notwendig ist, so ist die Prognose gut, und die Zahl der Patient/innen, die wieder einen Alltag oder Return to Sport erreichen sehr hoch.
Entscheidend ist in jedem Fall Ihr aktives Mitwirken, um Belastbarkeit und Alltagstauglichkeit wieder herzustellen und einem Meniskusverschleiß vorzubeugen.
1. Makris, E. A., Hadidi, P., & Athanasiou, K. A. (2011). The knee meniscus: Structure–function, pathophysiology, current repair techniques, and prospects for regeneration. Biomaterials, 32(30), 7411–7431. https://pubmed.ncbi.nlm.nih.gov/21764438/
2. Fox, A. J., Wanivenhaus, F., Burge, A. J., Warren, R. F., & Rodeo, S. A. (2015). The human meniscus: a review of anatomy, function, injury, and advances in treatment. Clinical Anatomy, 28(2), 269–287.
https://pubmed.ncbi.nlm.nih.gov/25501949/
3. Englund, M., Guermazi, A., Gale, D., Hunter, D. J., Aliabadi, P., Clancy, M., … & Felson, D. T. (2008). Incidental meniscal findings on knee MRI in middle-aged and elderly persons. New England Journal of Medicine, 359(11), 1108–1115.
https://www.nejm.org/doi/full/10.1056/NEJMoa0800777
4. Smith, B. E., et al. (2022). Meniscal tears: Pathophysiology and management. BMJ, 376, e067366.
https://www.bmj.com/content/376/bmj-2021-067366
5. Berthiaume, M. J., Raynauld, J. P., Martel-Pelletier, J., Labonté, F., Beaudoin, G., Bloch, D. A., … & Pelletier, J. P. (2005). Meniscal tear and extrusion are strongly associated with progression of symptomatic knee osteoarthritis. Annals of the Rheumatic Diseases, 64(4), 556–563.
https://ard.bmj.com/content/64/4/556
6. Beaufils, P., Becker, R., Kopf, S., Matthieu, O., & Pujol, N. (2017). The knee meniscus: management of tears and degenerative lesions. EFORT Open Reviews, 2(5), 195–203.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5489759/
7. Petersen, W., & Tillmann, B. (1998). Collagenous fibril texture of the human knee joint menisci. Anatomy and Embryology, 197(4), 317–324.
https://pubmed.ncbi.nlm.nih.gov/9565238/
8. Karachalios, T., Hantes, M., Zibis, A. H., Zachos, V., Karantanas, A., & Malizos, K. N. (2005). Diagnostic accuracy of a new clinical test (the Thessaly test) for early detection of meniscal tears. Journal of Bone and Joint Surgery, 87(5), 955–962.
https://pubmed.ncbi.nlm.nih.gov/15866961/
9. Apley, A. G. (1947). The diagnosis of meniscus injuries; some new clinical methods. Journal of Bone and Joint Surgery, 29(1), 78–84.
https://pubmed.ncbi.nlm.nih.gov/20243697/
10. Cullen, K. A., et al. (2012). Imaging of the menisci: MR imaging findings in meniscal tears and their clinical implications. Radiographics, 32(6), 1757–1772.
https://pubs.rsna.org/doi/full/10.1148/rg.326125518
11. Kise, N. J., Risberg, M. A., Stensrud, S., Ranstam, J., Engebretsen, L., & Roos, E. M. (2016). Exercise therapy versus arthroscopic partial meniscectomy for degenerative meniscal tear: randomized controlled trial. BMJ, 354, i3740.
https://www.bmj.com/content/354/bmj.i3740
12. van de Graaf, V. A., et al. (2018). Effect of Early Surgery vs Physical Therapy on Knee Function Among Patients With Nonobstructive Meniscal Tears: The ESCAPE Randomized Clinical Trial. JAMA, 320(13), 1328–1337.
https://jamanetwork.com/journals/jama/fullarticle/2705847
13. Katz, J. N., et al. (2013). Surgery versus physical therapy for a meniscal tear and osteoarthritis. New England Journal of Medicine, 368(18), 1675–1684.
https://www.nejm.org/doi/full/10.1056/NEJMoa1301408
14. Abram, S. G. F., Hopewell, S., Monk, A. P., Bayliss, L. E., Beard, D. J., Price, A. J. (2019). Arthroscopic partial meniscectomy for meniscal tears of the knee: A systematic review and meta-analysis. BMJ Open, 9(4), e025857.
https://bmjopen.bmj.com/content/9/4/e025857
15. Paxton, E. S., Stock, M. V., Brophy, R. H. (2011). Meniscal repair versus partial meniscectomy: a systematic review comparing reoperation rates and clinical outcomes. Arthroscopy, 27(9), 1275–1288.
https://pubmed.ncbi.nlm.nih.gov/21862282/
16. Herrlin, S. V., Hållander, M., Wange, P., Weidenhielm, L., Werner, S. (2007). Arthroscopic or conservative treatment of degenerative medial meniscal tears: a prospective randomized trial. Knee Surgery, Sports Traumatology, Arthroscopy, 15(4), 393–401.
https://pubmed.ncbi.nlm.nih.gov/17115116/
17. Beaufils, P., Becker, R., Kopf, S., & Pujol, N. (2017). Management of traumatic meniscus tears: the 2016 ESSKA meniscus consensus. Journal of Experimental Orthopaedics, 4(1), 27.
https://jeo-esska.springeropen.com/articles/10.1186/s40634-017-0086-4
18. Pujol, N., & Beaufils, P. (2019). Save the meniscus again! Knee Surgery, Sports Traumatology, Arthroscopy, 27(2), 341–342.
https://pubmed.ncbi.nlm.nih.gov/30617435/
19. Stein, T., Mehling, A. P., Welsch, F., von Eisenhart-Rothe, R., & Jäger, A. (2010). Long-term outcome after arthroscopic meniscal repair versus arthroscopic partial meniscectomy for traumatic meniscal tears. American Journal of Sports Medicine, 38(8), 1542–1548.






